Una macchietta nera o più spesso di colore rosso o rosa nascosta tra i capelli non va sottovalutata. Nonostante testa e collo rappresentino solo il 9% della superficie del corpo, arrivano a ospitare infatti tra il 20% e il 30% dei casi di melanoma, un tumore della pelle molto aggressivo. Se in chi ha pochi capelli c’è una chance in più di individuarlo all’esordio, quando il melanoma è sul cuoio capelluto la prognosi è più spesso nefasta, proprio perché più difficile da individuare.
A tal proposito le statistiche parlano chiaro. Il melanoma deriva dai melanociti, le cellule del pigmento della pelle, e può diffondersi rapidamente (metastatizzare) attraverso i linfonodi o il flusso sanguigno se non viene rilevato in una fase precoce. I melanomi del cuoio capelluto sono più letali di altri melanomi. Uno studio del 2014 – sottolinea The Skin Center Foundation – ha rilevato che questo tipo di melanomi hanno un’incidenza molto più elevata di diffusione al cervello (12,7% entro cinque anni dalla diagnosi) rispetto a quelli in altre parti della testa e del collo (6,7%) o del tronco o degli arti (4,7%).
Melanoma del cuoio capelluto: perché è il più pericoloso
Perché i melanomi del cuoio capelluto sono più letali? Uno dei motivi potrebbe benissimo essere – come detto – un ritardo nella diagnosi a causa della loro posizione, in un’area solitamente nascosta dai capelli, dove non è possibile vederli senza uno sforzo (ecco perché negli anni scorsi era stata lanciata una battaglia per coinvolgere i parrucchieri e invitarli a richiamare l’attenzione dei clienti nel caso di nei o macchie sospette). Del resto, la biologia del melanoma stesso o l’ambiente del cuoio capelluto possono svolgere un ruolo. Poi c’è un altro tema, da non sottovalutare: il cuoio capelluto è ben vascolarizzato con numerosi vasi sanguigni e il drenaggio linfatico è vario e complesso, motivo per cui i melanomi in questa sede sono più aggressivi e possono diffondersi più facilmente al cervello. Uno studio del 2015 ha mostrato che i melanomi sulla testa e sul collo hanno un tasso mitotico (tasso di crescita) più veloce rispetto ai melanomi in altre parti del corpo.
A tutto ciò vanno aggiunti dei dati statistici non certo irrilevanti: il melanoma del cuoio capelluto colpisce sei volte più frequentemente gli uomini rispetto alle donne ed è più comune tra gli anziani rispetto ai giovani. In media viene diagnosticato intorno ai 65 anni, ovvero circa un decennio più tardi rispetto ai pazienti con melanoma localizzato sul tronco o sugli arti.
Il melanoma, cos’è e come riconoscerlo
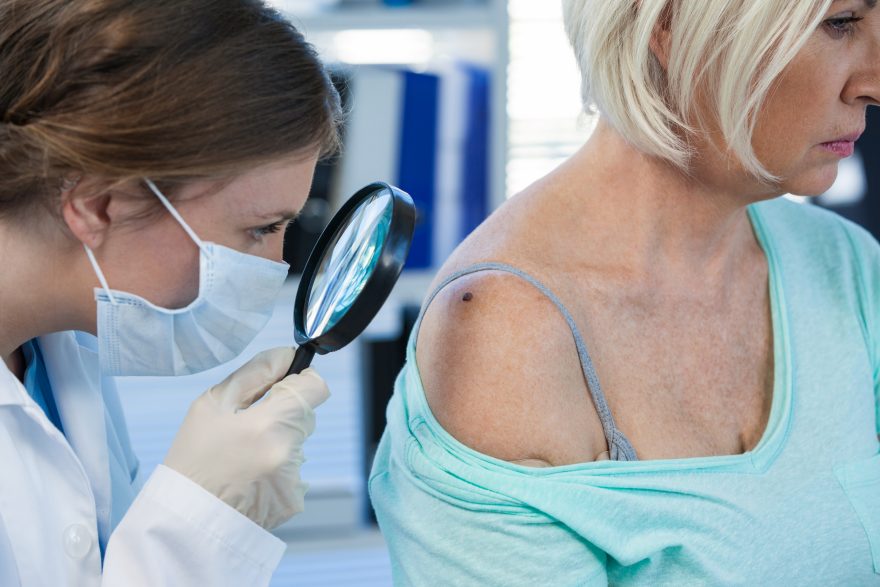
Più in generale che cosa è il melanoma? Sul tema abbiamo avuto l’onore di intervistare lo scorso anno uno dei più grandi esperti mondiali, il Prof. Paolo Ascierto, e in passato un luminare come il Prof. Nicola Mozzillo, sempre esponenti di spicco dell’Istituto Nazionale Tumori IRCCS Fondazione G. Pascale di Napoli, e sappiamo che tra tutti i tipi di tumori della pelle, è quello meno diffuso ma anche il più pericoloso perché può crescere velocemente e invadere anche i tessuti circostanti, ricorda anche la Fondazione Umberto Veronesi. Il melanoma è visibile a occhio nudo e ha origine da un neo-preesistente che cambia forma o colore oppure dalla comparsa di un nuovo neo sulla cute integra. Si tratta di una neoplasia sempre maligna. Non è infatti mai possibile definire un melanoma benigno, tutt’al più si può parlare di un neo-benigno che non presenta le caratteristiche di un melanoma.
I nei appaiono come macchie scure e non sono altro che agglomerati di melanociti, le cellule dello strato più superficiale della cute (l’epidermide) che producono e accumulano melanina, il pigmento responsabile della colorazione naturale della pelle, degli occhi e dei capelli con il compito di proteggerci dagli effetti dannosi dei raggi solari. Il melanoma può insorgere più raramente anche in altre aree corporee, come l’occhio, le mucose di bocca e genitali.
I suoi principali sintomi? Le formazioni precancerose del melanoma non danno sintomi, ma possono essere individuate con un attento controllo dei nei presenti sulla pelle. Un metodo utile, e facile da ricordare, per riconoscere un neo-sospetto è la sigla ABCD che ne elenca le caratteristiche: A come asimmetria della forma, B come bordi irregolari, C come colore variabile, D come dimensioni in aumento sia in larghezza che in spessore. In genere i nei congeniti, cioè sulla nostra pelle sin dalla nascita, sono tondeggianti, hanno un colore uniforme e non subiscono trasformazioni nel tempo.
Oltre al cambiamento di aspetto, possono essere segnali di melanoma anche sanguinamento, prurito o secchezza di un neo-preesistente. Un nuovo neo può insorgere in qualsiasi area del corpo, senza che ce ne accorgiamo: la diagnosi precoce di melanoma non è semplice, è bene quindi sottoporsi a controlli periodici dal dermatologo e attuare le corrette strategie di prevenzione. Nel giro dei prossimi anni potrebbe essere disponibile un vaccino che potrebbe effettivamente rappresentare uno strumento cruciale nella lotta contro il melanoma a livello mondiale.
Assidai e la prevenzione
Proprio la prevenzione è uno dei punti fermi della strategia e della filosofia di Assidai. Anche per questo, negli anni scorsi, il fondo aveva lanciato un’importante iniziativa sul tema, identificando giugno 2019 come il mese della prevenzione del melanoma. Le persone iscritte ad Assidai avevano così potuto usufruire – gratuitamente – del pacchetto Healthy Manager, che prevedeva una visita dermatologica e la mappatura dei nei, esami fondamentali in termini di prevenzione per evidenziare eventuali patologie o lesioni tumorali della pelle. Parliamo di esami non invasivi e che non provocano alcun dolore ma che possono fare la differenza per scoprire in anticipo qualsiasi cambiamento sulla nostra pelle, un organo spesso sottovalutato ma di importanza cruciale per il nostro benessere, da proteggere e preservare con molta attenzione, soprattutto d’estate.